Otyłość jest epidemią XXI wieku. Tak ten problem definiuje Światowa Organizacja Zdrowia. Kiedy diety cud zawodzą, chirurgia bariatryczna otwiera inną drogę do poprawy jakości życia i zdrowia. Ale to tylko szansa. Reszta zależy od pacjenta. Dlatego w kraju powstają grupy wsparcia zakładane przez Stowarzyszenie Pacjentów Bariatrycznych CHLO.
Co dwa miesiące w szpitalu w Łęcznej, gdzie działa Ośrodek Chirurgicznego Leczenia Otyłości, spotykają się byli i potencjalni pacjenci oddziału chirurgii. Jedni przychodzą, żeby usłyszeć jak to jest, gdy człowiekowi wytną kawałek żołądka, inni, by opowiedzieć jak się zrzuca 50 czy 70 kilogramów. – Jestem 7 lat po operacji. Ważyłam kiedyś 136 kilogramów, dziś tylko 70 – mówi Katarzyna Partyka, prezeska Stowarzyszenia Pacjentów Bariatrycznych CHLO i koordynatorka spotkań w całej Polsce z rozmowie z dziennikarzem miesięcznika MEDICUS Lubelskiej Izby Lekarskiej. – Dziś jestem po operacji, która mi pomogła. I od pięciu lat organizuję na terenie klinik i szpitali spotkania dla osób z otyłością olbrzymią z udziałem lekarzy, dietetyków, psychologów i osób, które przeszły swoją ścieżkę do zdrowia. Grupy wsparcia działają obecnie w 10 ośrodkach, ale ma być ich więcej.
Wskaźnik BMI określa otyłość
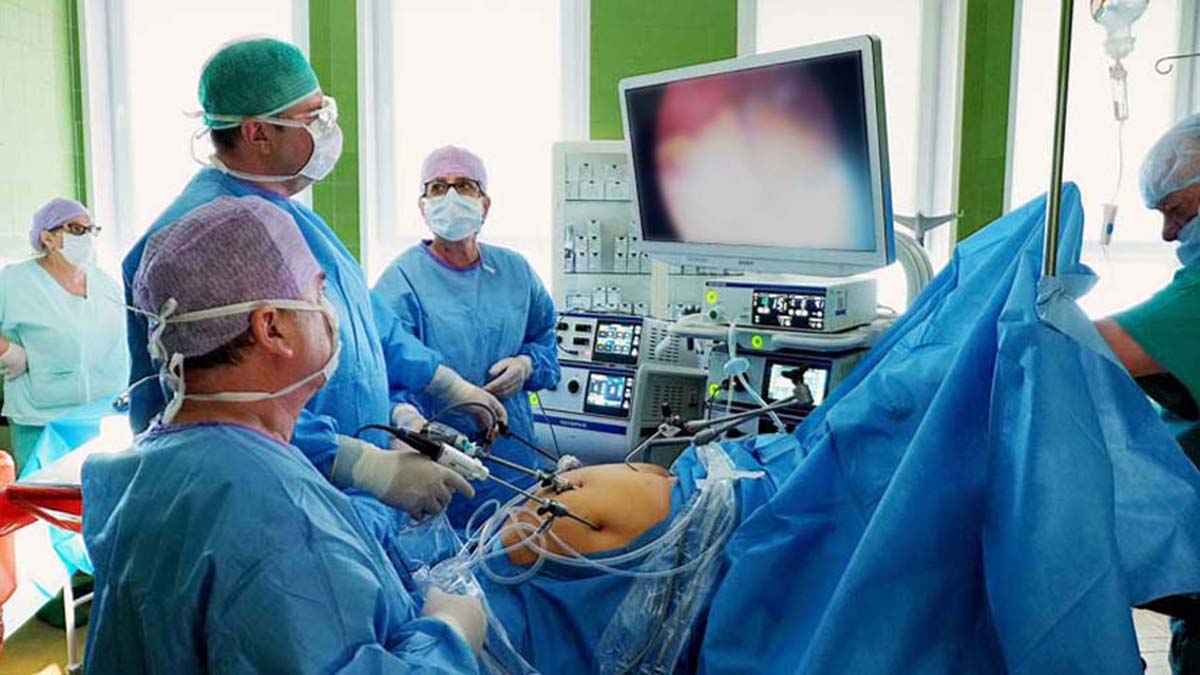
Ośrodek Chirurgicznego Leczenia Otyłości działa w Łęcznej w ramach Oddziału Chirurgii Ogólnej od 2012 r. Rocznie wykonuje ok. 200 zabiegów bariatrycznych. – Osoby z nadwagą i otyłością mają bóle stawowe, problemy z oddychaniem, krążeniem, często chorują na nadciśnienie tętnicze, cukrzycę i nowotwory – stwierdza Maciej Pastuszka, lekarz koordynujący Oddziału Chirurgii Ogólnej w SPZOZ w Łęcznej, specjalista od bariatrii.
W sposób obiektywny budowę ciała i stopień odżywienia określić można za pomocą BMI (współczynnik obliczany przez podzielenie masy ciała podanej w kilogramach przez kwadrat wysokości podanej w metrach). O otyłości mówimy, jeśli wskaźnik BMI przekroczy 30.Wartość BMI pomaga chirurgom określić skalę trudności, z jaką przyjdzie się im zmierzyć na sali operacyjnej.
Po konsultacji w poradni chirurgicznej pacjent kierowany jest na badania oraz do kardiologa, pulmonologa, psychologa. Wraz z dietetykiem pracuje nad zmianą nawyków żywieniowych. Powinien zwiększyć aktywność fizyczną. Efektem ma być nowy styl życia oraz redukcja masy ciała o co najmniej 5 proc. Wtedy pacjenci kwalifikowani są do operacji. Rodzaj zabiegu dobierany jest indywidualnie w oparciu o wyniki badań, sytuację kliniczną oraz preferencje pacjenta.
Trzy dni i pięć śladów
W Łęcznej wykonywane są dwa rodzaje operacji: sleeve gastrectomia (rękawowa resekcja żołądka), gdy żołądek zostaje zmniejszony poprzez usunięcie ok. 80 proc. powierzchni, oraz gastric by‑pass (wyłączenie żołądkowe), które modyfikuje przewód pokarmowy tak, by pokarm trafiał do dalszej części jelita cienkiego z pominięciem żołądka, dwunastnicy i początkowego odcinka jelita cienkiego. Operacje te prowadzą do znaczącej redukcji masy ciała. Powodują poprawę ogólnej wydolności organizmu oraz, po pewnym czasie, wycofanie lub złagodzenie objawów chorób towarzyszących otyłości. Zabiegi przeprowadzane są laparoskopowo. Nie ma dużej rany na brzuchu, a jedynie 5 małych otworów po trokarach.
Dietetykowi jak na spowiedzi
Żeby pacjent trafił na stół operacyjny, musi zredukować masę ciała i nauczyć się zdrowo żyć. To muszą być zmiany na stałe. – Dlatego najlepiej zacząć kilka miesięcy przed operacją zmieniać nawyki żywieniowe i wprowadzać nowy styl życia – mówi dietetyczka Edyta Szymaniak, która pomaga pacjentom układać właściwe jadłospisy. Ważny jest rytm dnia, to, czy ktoś pracuje i jaki zawód wykonuje. Inaczej będzie wyglądało menu kierowcy w trasie, a inaczej kobiety zajmującej się trójką dzieci w domu. Dietetycy nie mają wątpliwości: znaczenie diety w leczeniu otyłości jest kluczowe. – Każda operacja ma określony czas działania, a potem, by utrzymać to, co się osiągnęło, trzeba nauczyć się zdrowo żyć – podkreśla Maciej Pastuszka.
Danuta Matłaszewska
źródło: Liderzy Innowacyjności

